Πρωτοπαθής υπερπαραθυρεοειδισμός – Τι είναι και πως αντιμετωπίζεται

Ο πρωτοπαθής υπερπαραθυρεοειδισμός είναι η τρίτη συχνότερη ενδοκρινολογική νόσος, μετά τον σακχαρώδη διαβήτη και τον υποθυρεοειδισμό. Το όργανο το οποίο πάσχει είναι οι παραθυρεοειδείς αδένες και η νόσος σπανίως εκδηλώνεται με συμπτώματα που ταλαιπωρούν τους ασθενείς.
Οι παραθυρεοειδείς αδένες είναι συνήθως τέσσερις (4) στον αριθμό κι επικάθονται στον θυρεοειδή αδένα: δύο στους άνω πόλους και δύο στους κάτω πόλους αυτού. Δυνατόν, σε κάποιες περιπτώσεις να είναι παραπάνω από τέσσερις ή/και να βρίσκονται σε έκτοπες θέσεις (δηλαδή σε θέσεις πέραν των αναμενόμενων) συνήθως κοντά στα μεγάλα αγγεία του τραχήλου ή ακόμη και μέσα στο θώρακα.
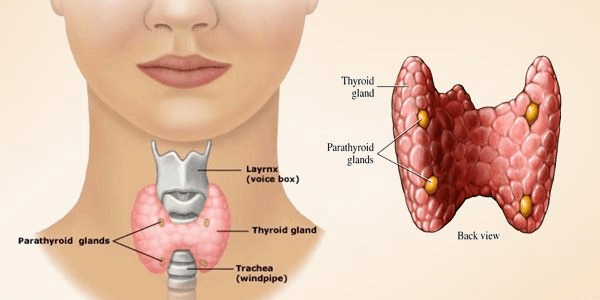
Η λειτουργία τους είναι η ρύθμιση των επιπέδων ασβεστίου και φωσφόρου στο αίμα μέσω μιας ορμόνης που παράγουν, την παραθορμόνη. Με απλά λόγια αναλόγως των συνθηκών που επικρατούν στον οργανισμό εκκρίνουν ή όχι την ορμόνη αυτή με σκοπό την αύξηση των επιπέδων ασβεστίου (και επακόλουθη μείωση του φωσφόρου).Η αντίστροφη διαδικασία (δηλαδή μείωση του ασβεστίου και αύξηση του φωσφόρου) επιτελείται μέσω της ορμόνης καλσιτονίνης που εκκρίνει ο θυρεοειδής αδένας. Η αύξηση αυτή του ασβεστίου γίνεται μέσω δράσης της παραθορμόνης στα οστά (αφαιρείται ασβέστιο και μεταφέρεται στο αίμα), στους νεφρούς (σταματάει η αποβολή του ασβεστίου στα ούρα) και στο έντερο (αυξάνει η απορρόφηση του ασβεστίου).
Πρωτοπαθής υπερπαραθυρεοειδισμός ονομάζεται η πάθηση του οργανισμού όπου τα επίπεδα της παραθορμόνης στο αίμα είναι παθολογικά αυξημένα. Στο 80-85% των περιπτώσεων αυτό οφείλεται σε τουλάχιστον ένα (σε σπανιότατες περιπτώσεις και δύο) παραθυρεοειδικό αδένωμα, δηλαδή σε έναν παραθυρεοειδή αδένα ο οποίος υπερλειτουργεί. Στο υπόλοιπο 10-15% η αιτία είναι η υπερλειτουργία και των τεσσάρων αδένων (διάχυτη υπερπλασία) κι ακόμη σπανιότερα σε καρκίνο των παραθυρεοειδών αδένων (<1%).
Η υπερλειτουργία αυτή οδηγεί σε
- Αύξηση των επιπέδων παραθορμόνης
- Αύξηση των επιπέδων ασβεστίου στο αίμα
- Αύξηση των επιπέδων ασβεστίου στα ούρα (δεν είναι δυνατή η επαναρρόφηση ασβεστίου στους νεφρούς, οπότε αυτό αποβάλλεται στα ούρα)
- Μείωση των επιπέδων φωσφόρου στο αίμα
Στην κλινική πράξη (τι θα νιώσει ο ασθενής), τα συμπτώματα της νόσου είναι μη ειδικά (δηλαδή εάν τα έχει ο ασθενής δεν σημαίνει ότι πάσχει de facto από τη νόσο) και συνήθως περιλαμβάνουν:
- αδυναμία και ασυνήθιστο αίσθημα κούρασης (το πιο σύνηθες),
- πονοκέφαλο,
- κράμπες στους μυς,
- διαταραχές όρασης,
- καρδιακές αρρυθμίες σε προχωρημένες καταστάσεις
- κατάθλιψη
Στη συντριπτική πλειοψηφία των περιπτώσεων, η νόσος ανακαλύπτεται τυχαία, στα πλαίσια περιοδικού ελέγχου ρουτίνας των ασθενών (check-up).
Οι ασθενείς επισκέπτονται συνήθως τους προσωπικούς τους Ιατρούς (οικογενειακό γενικό ιατρό ή παθολόγο) λόγω αυτής ακριβώς της κούρασης και των πονοκεφάλων ή για άλλο λόγο. Η επακόλουθη συνταγογράφηση γενικών εξετάσεων αίματος οδηγεί στην ανακάλυψη υψηλών επιπέδων ασβεστίου στο αίμα και αυτό δίνει το έναυσμα για περαιτέρω διερεύνηση με υπαρκτή πλέον πιθανότητα νόσου των παραθυρεοειδών αδένων.
Οι περαιτέρω εξειδικευμένες εξετάσεις, με σκοπό την επιβεβαίωση της νόσου, θα πρέπει οπωσδήποτε να περιλαμβάνουν:
- Μέτρηση παραθορμόνης, η οποία πρέπει να είναι πάνω από τα ανώτερα φυσιολογικά επίπεδα
- Συλλογή ούρων 24ωρου (ο ασθενής συλλέγει τα ούρα του επί 24ωρο σε ειδικό δοχείο, το οποίο εν συνεχεία αποστέλλεται για ανάλυση) όπου ανευρίσκονται τα υψηλά επίπεδα ασβεστίου στα ούρα
- Σε ορισμένες περιπτώσεις μέτρηση οστικής πυκνότητας (η υπερλειτουργία του/των αδένων και η επακόλουθη αύξηση της παραθορμόνης οδηγεί σε οστική αφαλάτωση, δηλαδή αφαίρεση του ασβεστίου από τα οστά, κατάσταση που στην καθομιλουμένη καλείται οστεοπόρωση)
Η αυξημένη παραθορμόνη, το αυξημένο ασβέστιο στα ούρα και στο αίμα και το μειωμένο φώσφορο στο αίμα θέτουν σχεδόν βέβαιη τη διάγνωση. Επιπλέον, εξειδικευμένες απεικονιστικές εξετάσεις οι οποίες πιθανώς να αναδείξουν τον ή τους πάσχοντα/ες αδένα/ες συνεπικουρούν προς την ίδια κατεύθυνση.
Στην περίπτωση του πρωτοπαθούς υπερπαραθυρεοειδισμού τη μεγαλύτερη σημασία έχει η πέραν πάσης αμφιβολίας προεγχειρητική εντόπιση του πάσχοντος ή πασχόντων αδένων.
Αυτό γίνεται με δύο εξετάσεις:
- Το υπερηχογράφημα τραχήλου
- Και το ειδικό σπινθηρογράφημα με ραδιενεργό τεχνήτιο (Sestamibi)
Σπινθηρογράφημα με Sestamibi
Οι δυο αυτές απεικονιστικές εξετάσεις στις περισσότερες περιπτώσεις θέτουν την ορθή εντόπιση του/των πασχόντων αδένων ώστε να οδηγηθεί ο χειρουργός στην ορθή αφαίρεσή τους. Εντούτοις, αυτό δεν καθίσταται πάντοτε δυνατό. Έτσι, σε περιπτώσεις αμφιβολιών δυνατόν να διενεργηθούν και πιο εξειδικευμένες εξετάσεις όπως είναι η μαγνητική τομογραφία (ιδίως σε περιπτώσεις έκτοπων αδένων) ή η λήψη υλικού με βελόνα (βιοψία) από τον περισσότερο πιθανό πάσχοντα αδένα και η μέτρηση της ποσότητας παραθορμόνης που υπάρχει στο υλικό αυτό, οι οποίες διενεργούνται σε εξειδικευμένα κέντρα και στη χώρα μας.
Δυνατόν επίσης να βρεθούμε σε προεγχειρητικό δίλημμά για το εάν πρόκειται για περίπτωση αδενώματος παραθυρεοειδούς/ων, δηλαδή πρωτοπαθούς υπερπαραθυρεοειδισμού που απαιτεί επέμβαση ή για υπερπλασία των αδένων που οφείλεται σε άλλες αιτίες και σπανίως απαιτεί επέμβαση. Η διάκριση των δύο αυτών καταστάσεων γίνεται με την αυστηρή τήρηση των διαγνωστικών πρωτοκόλλων που υπάρχουν και ακολουθούνται παγκοσμίως.
Στο σημείο αυτό τονίζεται ότι όλος ο προεγχειρητικός έλεγχος (αναλύσεις αίματος, απεικονιστικές εξετάσεις κλπ) γίνεται και θα πρέπει να γίνεται από Ιατρούς Ενδοκρινολόγους πριν αποφασιστεί ότι ο ασθενής πάσχει από πρωτοπαθή υπερπαραθυρεοειδισμό και οδηγηθεί στο χειρουργείο.
Η εγχείρηση γίνεται με μικρή τομή στο λαιμό και έχει το ιδιαίτερο χαρακτηριστικό ότι δυνατόν να διαρκέσει από μισή ώρα μέχρι και πολύ περισσότερο (3-4 ώρες), χωρίς αυτό να σημαίνει ότι υπάρχει κάποια διεγχειρητική επιπλοκή, διότι στις περιπτώσεις όπου είναι δύσκολη η ανεύρεση του πάσχοντος αδένα απαιτούνται επιδέξιοι χειρισμοί με σκοπό να αποφευχθούν βλάβες σε παρακείμενες δομές όπως νεύρα ή αγγεία.
Η επιτυχία της επέμβασης επιβεβαιώνεται κατά τη διάρκεια της εγχείρησης με δυο μεθόδους:
- Ταχεία βιοψία η οποία μετά την αφαίρεση του αδένα αναφέρει εάν αυτό που αφαιρέθηκε είναι αυτό που πάσχει ή όχι
- Μέτρηση της παραθορμόνης 5-10 λεπτά μετά την αφαίρεση του αδενώματος, όπου πτώση των επιπέδων της στο αίμα >50% επιβεβαιώνει την ορθή αφαίρεση του πάσχοντος αδένα
Δυνατόν δε, σε κέντρα όπου διατίθεται η συγκεκριμένη εξέταση, να διενεργηθεί και ανίχνευση του πάσχοντος ή πασχόντων αδένων με ειδικό σπινθηρογράφημα ή/και υπερηχογράφημα προ της αφαίρεσής των κατά τη διάρκεια της επέμβασης. Η συγκεκριμένη εξέταση κρίνεται απαραίτητη μόνο στις περιπτώσεις που εγείρονται αμφιβολίες κατά τη διάρκεια της επέμβασης σχετικά με το εάν αυτό που αφαιρέθηκε είναι ο πάσχον παραθυρεοειδής αδένας.
Η επέμβαση είναι γενικά χωρίς επιπλοκές, που εάν ωστόσο υπάρξουν οφείλονται στη γειτνίαση των αδένων με στοιχεία όπως τα νεύρα της φώνησης καθώς και τα μεγάλα αγγεία του τραχήλου. Δυνατόν επίσης να εμφανιστεί πτώση του ασβεστίου αρκετές ώρες μετά την επέμβαση, η οποία να απαιτεί χορήγηση από του στόματος ή/και ενδοφλεβίως ασβεστίου για να αντιμετωπιστεί. Στις περισσότερες περιπτώσεις οι διαταραχές αυτές είναι παροδικές και απολύτως ελεγχόμενες.
Η χειρουργική των παραθυρεοειδών αδένων απαιτεί εμπειρία και σύνεση από την πλευρά του χειρουργού, διότι κρύβει παγίδες, τις οποίες οφείλει να τις αποφύγει. Η προεγχειρητική εντόπιση του ή των πασχόντων αδένων από τη μια μεριά και η σαφής προεγχειρητική διάκριση του αδενώματος από την υπερπλασία από την άλλη, έχουν κομβικό ρόλο για την επιτυχία της επέμβασης.
Διαβάστε επίσης από

Κύστη κόκκυγος – Νεότερες ανώδυνες τεχνικές

Η θεραπεία των αιμορροΐδων σήμερα
Ο πιο ενημερωμένος κατάλογος ιατρικών και παραϊατρικών ειδικοτήτων στο Βόρειο Αιγαίο.
Σχετικά
Copyright © Aegean Doctors


